PIED & DIABETE
LE PIED DIABETIQUE
On appelle "le pied diabétique" le carrefour des complications; en effet plusieurs des complications du diabète sont spécifiquement dangereuses pour le pied:
1° LA NEUROPATHIE
2° L’ARTERIOPATHIE
3° L’OSTEO-ARTHROPATHIE
4° L’INFECTION
( descriptions et traitements de ces 4 types de complications un peu plus bas)
Selon ces complications 4 grades de risque peuvent être définis:
grade 0= pas de facteur de risque
grade 1= présence d'une neuropathie
grade 2= présence d'une neuropathie sensitive associée à une artériopathie des membres inférieurs et/ou une déformation du pied.
grade 3= risque majeur : antécédents d'ulcération du pied et/ou d’amputation sur le membre inférieur.
Prise en charge par l'assurance maladie:
Seul un patient diabétique présentant des pieds à risque de grade 2 ou 3 peut bénéficier de la prise en charge d’un forfait de prévention par période d’un an:
*à hauteur de 5 soins/an pour les grades 2
*à hauteur de 6 à 8 soins/an pour les grades 3
NB: Le podologue proposera au patient, sur présentation de la carte vitale, le tiers payant AMO (lui évitant ainsi de débourser le moindre centime pour les soins)
Les soins peuvent êtres prodigués au cabinet ou au domicile du patient selon la prescription du médecin généraliste (qui devra impérativement notifier le grade de risque du patient sur son ordonnance).
Exemple de prescription:
1° Forfait annuel de prévention des lésions des pieds à risque de grade 2 comprenant quatre séances de soins de prévention.
ou
2° Forfait annuel de prévention des lésions des pieds à risque de grade 3 comprenant six séances de soins de prévention.
Les problèmes de “ pied diabétique ” sont en général mal connus des patients, comme des soignants. Ils représentent pourtant un problème de santé majeur. Presque 10 % des patients diabétiques souffriront d’un problème de pied, 1/15 sera amputé et plus de la moitié de ces amputations auraient pu être évitées par un traitement précoce et adéquat. 70 % de ces amputations auront lieu chez des patients souffrant d’un ulcère lié à un traumatisme (port de chaussures inadéquates, corps étrangers, mycose cutanée ou unguéale...), ulcère chronique qui s’infectera et entraînera une gangrène. Mais si les ulcères sont traités de manière précoce et adéquate, ils cicatriseront dans 80 à 90 % des cas.
LA PREVENTION est le meilleur des traitements:
Les complications peuvent souvent être évitées :
- en équilibrant soigneusement le diabète.
- en éliminant les facteurs de risque d’atteinte neurologique (éthylisme,...) et d’atteinte artérielle (tabagisme, hyperlipémie,etc...).
- en adoptant un comportement adéquat, c’est-à-dire en prenant les mesures préventives :
a. Pratique de la marche pour améliorer la circulation du sang, port de chaussures, bas et chaussettes adéquats en faisant attention à ne pas se blesser (avec les coutures...), lavage quotidien des pieds (eau tiède) au savon doux et séchage soigneux; éviter les bains de pieds qui dessèchent la peau et favorisent la macération des plaies.
b. Pratique d’un auto-examen des pieds, quotidiennement, avec si nécessaire l’aide d’un miroir ou d’une tierce personne, pour déceler au plus vite les petites lésions qui pourraient ne pas être ressenties à cause de la neuropathie, et les traiter (plaies, durillons, mycoses, fissures, crevasses, hyperkératose).
c. Application de quelques mesures et traitements préventifs : soin des plaies en utilisant des désinfectants sans colorant (les produits colorants sont à éviter, car ils risquent de masquer la rougeur, un des rares signes d’infection encore présent chez les diabétiques où la douleur a disparu) du sparadrap “ papier ” (des pansements pas trop serrés).
Effacer au maximum les durillons à l’aide d’une pierre-ponce; ne pas utiliser de lame ni d’objet coupant. Quand la peau est sèche, recourir à des crèmes nourrissantes.
Traiter si nécessaire le "pied d'athlète" (infection à champignons qui touche habituellement la peau située entre les orteils) et l’onychomycose (mycose de l'ongle).
Corriger autant que possible les points d’hyperpression par le port de semelles thermoformées sur les pieds (en matériaux doux et amortissants) et chaussures adéquates (chaussures de sport, chaussures extra-larges etc...)
Pour terminer, un examen complet comprenant une évaluation vasculaire, neurologique, de la peau et des tissus mous devrait être fait au moins une fois par an.
Cet examen doit être centré sur la détection des pieds à risque, spécialement ceux qui ont perdu la sensation protectrice ou qui ont une atteinte vasculaire.
Quand un pied à haut risque a été découvert, un examen du pied devrait être réalisé à chaque visite de routine pour le diabète, donc plusieurs fois par an.
Descriptions et traitements des complications:
1° LA NEUROPATHIE
La neuropathie dont nous parlerons surtout ici est la neuropathie sensitive, périphérique et symétrique. Les modes sensibles principalement atteints seront la sensibilité au chaud, au froid, et à la douleur.
Symptômes : sensations “ bizarres ”, fourmillements surtout la nuit, engourdissement, impression de marcher sur des aiguilles ou de la ouate.
Signes : peau sèche, diminution de la transpiration, diminution de la pilosité, durillons aux points d’hyperpression, crevasses aux talons.
Détection : L’examen du pied à l’aide de la vue et du toucher donne déjà beaucoup de renseignements : une peau sèche, des crevasses et des zones d’hyperkératose, la disparition de la pilosité, un pied chaud, des pouls bondissants etc... sont des signes de neuropathie. Le test de pression cutanée à l'aide d'un "monofilament" sur 4 zones différentes du pied renseigne sur la capacité à ressentir la douleur (la non-perception de la pression du monofilament signifie souvent une atteinte Neuropathique).
Traitement : Aucun traitement curatif de la neuropathie n’a fait ses preuves (excepté la neuropathie douloureuse) mais les mesures à prendre sont:
- quand la neuropathie est détectée, éviter son aggravation par un bon contrôle du diabète.
- diminuer le risque de blessure lié à la sensibilité réduite : le patient doit prendre conscience que la perte de sensibilité est dangereuse et appliquer les mesures de prévention décrites plus haut (port de chaussures adéquates, etc..).
2° L’ARTERIOPATHIE
La macro-angiopathie est un processus d’artériosclérose (la circulation artérielle est réduite).
Symptômes : douleurs dans les jambes, les mollets ou les pieds, à la marche ou à l’effort, froid aux jambes.
Signes : pieds froids, pâles, bleus lorsqu’ils pendent longtemps en position assise, blancs quand on les surélève, peau fine et brillante.
L’examen du pied: l’aspect de la peau est typique : une peau fine et froide, type papier à cigarette, d’aspect très fragile, une coloration rouge-bleu... sont des signes d’ischémie (l'ischémie est une insuffisance de la circulation du sang dans un organe ou dans une partie du corps).
Palpation des pouls: La disparition des pouls est un signe d’ischémie mais des pouls palpés peuvent donner un résultat faussement rassurant : ils peuvent être palpés alors que la circulation est très réduite et ce en raison de la médiacalcinose (durcissement et épaississement des artères).
Doppler de poche : à nouveau, les valeurs sont seulement indicatives; elles peuvent être faussement élevées en raison de la médiacalcinose!
Temps de retour veineux : quand la jambe du patient est surélevée, si les tissus blanchissent c’est déjà un signe d’ischémie. Quand le patient se met debout on mesure le temps de remplissage d’une veine dorsale du pied et si ce temps est > 20 sec, il s’agit d’une ischémie sévère.
NB: L’ensemble de ces tests ne donne pas toujours un diagnostic suffisamment précis et il faudra alors recourir à l’angiographie.
Traitement : la prévention est fondamentale et il faudra être particulièrement vigilant, les signes cliniques pouvant être minimisés. Il faudra recourir si nécessaire à la chirurgie vasculaire (pontage...).
3° L’OSTEO-ARTHROPATHIE
C'est la déformation des pieds liée à la neuropathie sensitive et motrice.
Ces déformations sont à l’origine des points d’hyperpression où vont se développer des callosités et ensuite des ulcères.
La déformation la plus grave et la plus typique est le pied de Charcot (Cf photo). 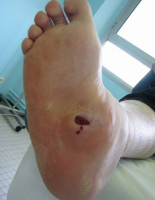
Symptômes : douleurs au niveau des pieds mais parfois aussi au niveau des genoux, difficultés à se chausser.
Signes : déformation du pied, zones de frictions, durillons, cors.
Détection : examen du pied: Les callosités, facilement repérables à l’inspection du pied, signent toujours des points d’hyperpression.
Traitement : prévention des ulcères en tentant de MIEUX REPARTIR LES PRESSIONS à l’aide de semelles et de chaussures adéquates et bien sûr, enlever les durillons par des soins de pédicuries réguliers. Les chaussures et les semelles doivent être réalisées par un podologue ou un orthopédiste particulièrement qualifié dans le domaine du pied diabétique.
4° L’INFECTION
L’infection n’est pas typique du diabète. Le pied diabétique est fragilisé en raison de la neuropathie, de l’artériopathie et de l’ostéo-arthropathie.
Détection : les signes d’infection sont bien connus : douleur, chaleur, rougeur, gonflement. La situation est piégeante chez les patients qui souffrent de neuropathie et/ou d’artériopathie. La douleur peut être absente, la chaleur et la rougeur nettement moindre que chez des patients non diabétiques et ce même en cas d’ostéite qui peut se présenter sans augmentation des leucocytes à la biologie dans 2/3 des cas. Une plaie doit toujours être débridée et explorée. L’ exploration de la plaie à l’aide d’un stylet boutonné est indispensable, à la recherche de corps étrangers et également à la recherche d’ostéite. Si le stylet boutonné est en contact avec l’os, il y a certainement une ostéite. La recherche bactériologique est aussi très importante.
Traitement : le traitement de la plaie est classique comme pour toute autres plaies et l’antibiothérapie devra être adaptée. En cas de septicémie ou osteite sévère, il faudra recourir à une antibiothérapie plus lourde, le plus souvent par injections IV, et l’hospitalisation sera alors nécessaire.
TRAITEMENT DE L’ULCERE
La guérison d’une plaie chez un patient diabétique repose sur deux points majeurs et un point mineur, après avoir éliminé l’ostéite qui nécessitera souvent un traitement chirurgical et l’infection dont nous venons de parler.
Les deux points fondamentaux sont :
1)La décharge de la plaie du poids du corps, ce qui nécessite le repos, un repos total de la lésion, soit repos au lit, soit port d’une botte de décharge. En tout état de cause, cette décharge doit réellement mener à une pression zéro au niveau de l’ulcère si on espère la guérison.
2)Un débridement soigneux, complet et fréquent de la plaie.
Le traitement local est un point mineur : rappelons que tous les désinfectants sont cytotoxiques et que, dés lors, après leur application il faut rincer la plaie avec du sérum physiologique avant d’appliquer le traitement choisi (pansement hydrocolloïde ou tulle gras... NB: les pommades antibiotiques et toute autre pommade cicatrisante sont souvent inefficaces).
Après la guérison d’un ulcère toutes les mesures préventives résumées plus haut et notamment le choix des bas, semelles et chaussures devront être prises pour éviter les trop fréquentes récidives.

